Leukocyty (krwinki białe) – budowa, funkcje i podział
Leukocyty, czyli krwinki białe (white blood cells, WBC), są komórkami krwi obwodowej pełniącymi funkcje obronne dla organizmu. Jakie są rodzaje leukocytów, jaka jest ich budowa i jakie funkcje pełnią w organizmie? Jakie są normy leukocytów? Sprawdź
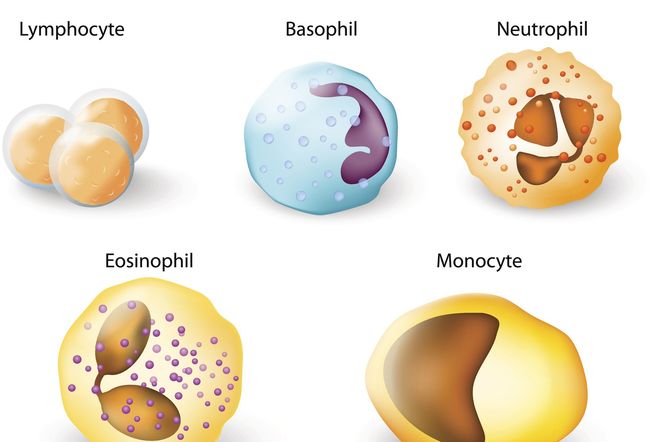
Leukocyty (białe krwinki, white blood cells, WBC) są to jednojądrzaste komórki (tzw. monokariocyty) o kulistym kształcie. Przebywają we krwi obwodowej przez kilkadziesiąt godzin, po czym przenoszą się przez ścianę naczyń krwionośnych włosowatych i małych żył do tkanki łącznej w obrębie różnych narządów.
Fizjologicznie występują w ilości od 4 000 do 10 000 w 1 mm3 krwi obwodowej.
Liczba leukocytów zmienia się z wiekiem - jest nieco większa w dzieciństwie niż u osób dorosłych.
Ich liczbę poniżej 4 000 w 1 mm3 krwi nazywa się leukopenią, natomiast powyżej 10 000 w 1 mm3 krwi - leukocytozą.
Krwinki białe podzielić można na:
Ponadto, specjalnym rodzajem fragmentów białych ciałek są płytki krwi obecne w szpiku kostnym – tzw. megakariocyty. Odgrywają one istotną rolę w procesie krzepnięcia krwi a ich liczba określana jest na 200-300 tys./mm3 krwi.
Spis treści
- Leukocyty - granulocyty: podział i funkcje
- Jaką rolę w organizmie pełnią neutrofile?
- Jaką role w organizmie pełnią eozynofile?
- Jaką role w organizmie pełnia bazofile?
- Leukocyty - limfocyty: podział i funkcje
- Leukocyty - monocyty: funkcje
- Nadmiar leukocytów - leukocytoza
- Za mało leukocytów - leukopenia
Leukocyty - granulocyty: podział i funkcje
Granulocyty powstają w szpiku kostnym czerwonym i posiadają charakterystyczne ziarenka cytoplazmatyczne. Wśród nich wyróżnia się:
- granulocyty obojętnochłonne (neutrofile) - posiadają obojętnochłonne ziarnistości w cytoplazmie i stanowią około 30-70% wszystkich krążących we krwi leukocytów
- granulocyty kwasochłonne (eozynofile) - posiadają kwasochłonne ziarnistości w cytoplazmie i stanowią około 1-8% leukocytów
- granulocyty zasadochłonne (bazofile) - posiadają zasadochłonne ziarnistości w cytoplazmie i stanowią jedynie 0-2% białych ciałek
Neutrofile pochodzą od komórki CFU-GM, to znaczy od komórki macierzystej linii neutrofilowej, która rozwija się z niezróżnicowanej, macierzystej komórki pnia CFU-GEMM. Proliferacja i dojrzewanie komórek szpikowych linii neutrofilowej jest możliwa dzięki obecności czynników wzrostowych, takich jak CSF-G, CSF-1 i czynnika wzrostowego granulocytów i makrofagów (CSF-GM).
Co ciekawe, całkowity czas przejścia od pluripotencjalnej komórki pnia przez wszystkie etapy podziałów wynosi ok. 6-7 dni.
Komórki linii eozynofilowej pochodzą od komórki macierzystej linii eozynofilowej (CFU-Eos) i podobnie jak neutrofile przechodzą przez kolejne etapy dojrzewania. Procesy te zachodzą dzięki działaniu czynnika komórek pnia (SCF), IL-3 i czynnika wzrostu granulocytów (CSF-G).
Dodatkowo wspomagane one są przez IL-5 i czynnik wzrostowy granulocytów i makrofagów (CSF-GM).
Komórki szpiku kostnego pochodzące od komórki macierzystej linii bazofilów (CFU-Baso) tak samo jak neutrofile przechodzą kolejno przez etapy różnicowania i dojrzewania. W tym przypadku czynnikami regulującymi te procesy są CSF, interleukiny oraz NGF (nerwowy czynnik wzrostowy).
Granulocyty po opuszczeniu szpiku kostnego żyją około 30 godzin. Posiadają one zdolność przechodzenia z krwi do tkanek. Co ciekawe tworzą one dwie pule komórek:
- Pierwsza z nich to tzw. pula przyścienna - jest ona luźno związana z wewnętrzną powierzchnią śródbłonka ściany naczyniowej i stanowi ok. 60% wszystkich granulocytów.
- Druga pula granulocytów to tzw. pula swobodnie krążąca - stanowi ok. 40% wszystkich granulocytów.
Warto w tym miejscu wspomnieć, że we krwi obwodowej oprócz dojrzałych form granulocytów (tzw. granulocytów segmentowych) występują formy niedojrzałe - pojedyncze metamielocyty oraz granulocyty pałeczkowate.
Odsetkowy stosunek tych trzech form granulocytów służy określaniu obrazu krwi wg Arnetha-Schillinga. Tzw. przesunięcie obrazu Arnetha-Schillinga w lewo oznacza, że granulocytopoeza intensywniej przebiega i więcej młodszych form granulocytów (2- i 3-segmentowych) przechodzi ze szpiku kostnego do krwi.
W przypadku zahamowaniu granulocytopoezy dochodzi do przesunięcia obrazu Arnetha-Schillinga w prawo - wówczas we krwi obwodowej występują formy o jądrze 4- lub 5-segmentowym.
Granulocyty wykazują zdolność do przemieszczania się (diapedezy), ruchu pełzakowatego, chemotaksji, degranulacji, fagocytozy i rodnikogenezy.
Jaką rolę w organizmie pełnią neutrofile?
Neutrofile chronią nasz organizm przed inwazją drobnoustrojów. Te, które są obecne we krwi opuszczają łożysko naczyniowe (tzw. diapedeza) i kierują się do ognisk rozmnażania bakterii, ognisk zapalnych oraz martwych tkanek. Ponadto reagują ruchem na wytwarzane przez nie chemokiny (tzw. chemotaksja).
Fagocytują bakterie, uszkodzone komórki i następnie trawią je w lizosomach dzięki obecności enzymów hydrolitycznych. Co więcej, po dotarciu do ognisk zapalnych dochodzi w neutrofilach do tzw. reakcji degranulacji - zawarte wówczas w ziarnistościach enzymy uwalniane są w procesie egzocytozy do środowiska otaczającego neutrofile.
Oprócz tego neutrofile mają zdolność wytwarzania rodników tlenowych, które niszczą mikroorganizmy. Odbywa się to przy udziale fosforanu dinukleotydu dihydronikotynoamidoadeninowego (tzw. NADPH).
Jaką role w organizmie pełnią eozynofile?
Eozynofile posiadają te same właściwości diapedezy, chemotaksji i fagocytozy co neutrofile. Fizjologicznie przeciwdziałają odczynowi zapalnemu poprzez hamowanie mediatorów zapalenia, natomiast w sytuacji rozwiniętego procesu chorobowego - nasilają odczyn zapalny.
Wykazują te same właściwości w stosunku do pasożytów jak neutrofile w stosunku do bakterii - czyli działają pasożytniczobójczo.
Jaką role w organizmie pełnia bazofile?
Bazofile biorą głównie udział w reakcjach nadwrażliwości i reakcjach anafilaktycznych. Pod wpływem immunoglobulin klasy E dochodzi do uwolnienia zawartości ich ziarnistości - heparyny i histaminy.
Uwolniona heparyna aktywuje m.in. lipazę lipoproteinową - enzym niezbędny do oczyszczania krwi i limfy z tłuszczów. Ponadto bazofile, podobnie jak neutrofile i eozynofile wykazują zdolność do fagocytozy.
Leukocyty - limfocyty: podział i funkcje
Limfocyty stanowią główne komórki układu odpornościowego. Okres ich życia wynosi od kilku dni do kilku miesięcy, a nawet kliku lat. Występują we krwi, limfie i we wszystkich tkankach organizmu, poza tkanką ośrodkowego układu nerwowego.
Są komórkami posiadającymi duże, okrągłe jądro oraz niewielką zawartość cytoplazmy. Morfologicznie można je podzielić na limfocyty małe, średnie oraz duże.
Natomiast funkcjonalnie limfocyty tworzą niejednorodną pod względem powstawania, cyklu życiowego i działania grupę komórek.
Powstają w procesie tzw. limfocytopoezy w tkankach limfoidalnych ośrodkowych (szpik kostny czerwony, grasica) oraz w tkankach limfoidalnych obwodowych (węzły chłonne, grudki chłonne przewodu pokarmowego, migdałki, śledziona).
Limfocyty podzielić można na:
- limfocyty T (grasiczozależne) – stanowią ok. 70% wszystkich limfocytów krążących we krwi, ich główną funkcją jest udział w reakcjach immunologicznych typu komórkowego. Ponadto odpowiedzialne one są za reakcję odrzucania przeszczepu i reakcję późnej nadwrażliwości
- limfocyty B (szpikozależne) – stanowią ok. 15% wszystkich limfocytów krążących we krwi, odpowiadają za humoralny typ odporności immunologicznej – czyli wytwarzanie przeciwciał
- limfocyty NK (naturalni zabójcy) - stanowią ok. 15% wszystkich limfocytów, wykazują silne właściwości cytotoksyczne – niszczą obce komórki poprzez wytwarzane przez siebie białka
Występujące na powierzchni limfocytów cząsteczki różnicujące CD (Cluster Designations) umożliwiają ich rozpoznawanie i różnicowanie we krwi obwodowej. Przykładowo limfocyty T dzielą się na:
- CD4+ (dodatnie), czyli posiadające cząsteczki różnicujące CD4: są to tzw. limfocyty T-pomocnicze, których jest ok. 40%
- CD8+ (dodatnie), czyli posiadające cząsteczki różnicujące CD8: są to tzw. limfocyt T-cytotoksyczne, których jest ok 30%
Główną funkcją limfocytów T-pomocniczych jest wydzielanie cytokin lub interleukin w odpowiedzi na działanie substancji immunogennych. Natomiast wydzielone interleukiny aktywują limfocyty T-cytotoksyczne oraz odpowiedzialne za wytwarzanie przeciwciał limfocyty B.
Leukocyty - monocyty: funkcje
Monocyty stanowią największe komórki krwi i posiadają obfitą cytoplazmę. Powstaje głównie w szpiku kostnym czerwonym i śledzionie. Po opuszczeniu szpiku pozostaje we krwi na czas od około 8 do 72 godzin.
Co ciekawe pula tzw. monocytów przyściennych - osadzonych na śródbłonku naczyń krwionośnych - jest ponad trzykrotnie większa niż pula monocytów krążących we krwi.
Co więcej, monocyty po przejściu z krwi do tkanek stają się makrofagami i przyjmują charakterystyczne funkcje, w zależności od tkanki, w której się znajdują.
Do makrofagów zalicza się przykładowo komórki siateczkowo-śródbłonkowe w wątrobie, osteoklasty czy też makrofagi w płucach, jamie otrzewnowej i torebkach stawowych.
Funkcją monocytów i makrofagów jest regulowanie reakcji przeciwbakteryjnych, przeciwwirusowych, przeciwpasożytniczych i przeciwgrzybiczych.
Ponadto usuwają one uszkodzone tkanki, regulują syntezę immunoglobulin i czynność komórek tkanki łącznej i fibroblastów.
Poza tym syntetyzują czynniki wzrostowe oraz odpowiadają za angiogenezę - proces tworzenia naczyń krwionośnych.
Nadmiar leukocytów - leukocytoza
Leukocytoza oznacza zwiększenie całkowitej liczby leukocytów - ponad 10 000/μl. Odnosi się ją z reguły do neutrofili - komórek stanowiących największy odsetek leukocytów we krwi obwodowej. Wskazuje zwykle na zakażenie lub chorobę rozrostową.
Przyczyny zwiększenia liczby neutrofili (neutrofilia)
- ostre infekcje bakteryjne
- jałowe stany zapalne związane z martwicą tkanek (np. w przebiegu oparzeń, zawału serca)
- białaczki szpikowe
- sterydoterapia
- urazy (stres)
- stany po masywnej utracie krwi
Przyczyny zwiększenia liczby eozynofilii (eozynofilia)
- choroby alergiczne (astma, katar sienny)
- choroby pasożytnicze (rzadko bakteryjne lub wirusowe)
- choroby płuc (np. eozynofilie płucne)
- układowe choroby tkanki łącznej (np. zespół Churga-Strauss, głębokie zapalenie powięzi z eozynofilią)
- nowotwory z tzw. wtórną reaktywną eozynofilią (np. chłoniaki T-komórkowe, mastocytoza, ostre białaczki limfoblastyczne)
Przyczyny zwiększenia liczby bazofilów (bazofilia)
- przewlekła białaczka szpikowa i mielomonocytowa
- ostra białaczka bazofilowa
- czerwienica prawdziwa
Przyczyny zwiększenia liczby limfocytów (limfocytoza)
- przewlekłe zakażenia bakteryjne
- białaczki limfatyczne
- zakażenia wirusowe (np. świnka, odra, WZW typ A, zakażenie cytomegalowirusem)
- szpiczak mnogi
Przyczyny zwiększenia liczby monocytów (monocytoza)
- zakażenia bakteryjne (np. kiła, gruźlica), wirusowe, pasożytnicze (np. malaria)
- choroby układowe tkanki łącznej (np. toczeń rumieniowaty układowy, reumatoidalne zapalenie stawów)
- choroby ziarniniakowe (np. sarkoidoza)
- nieswoiste zapalenia jelit (wrzodziejące zapalenie jelita grubego, choroba Leśniowskiego-Crohna)
- białaczki (np. ostra białaczka monocytowa, przewlekła białaczka szpikowa)
- ciąża
Za mało leukocytów - leukopenia
Leukopenia oznacza zmniejszenie całkowitej liczby leukocytów - poniżej poziomu 4 000/μl. Odnosi się ją zwykle do neutrofilów i limfocytów - dwóch największych subpopulacji leukocytów.
Przyczyny zmniejszenia liczby neutrofilów (neutropenia):
- zakażenia wirusowe
- chemioterapia
- radioterapia
- niedokrwistość aplastyczna
- choroby autoimmunologiczne
Przyczyny zmniejszenia liczby limfocytów (limfopenia):
- zakażenie HIV
- chemioterapia
- radioterapia
- białaczki
- posocznica
Porady eksperta

![Stan przedcukrzycowy dotyczy nawet 5 mln Polaków. Ciebie też? Sprawdź to [TEST]](https://cdn.galleries.smcloud.net/t/galleries/gf-DMFE-XUiN-3Yqp_cukrzyca-pomiar-cukru-320x213.jpg)