Bezdechowi nie zawsze towarzyszy chrapanie. Wywiad z prof. Antonim Krzeskim
Obturacyjny bezdech podczas snu zwany także bezdechem sennym przyczynia się do rozwoju groźnych chorób. Ale zanim pojawią się kłopoty z sercem, nadciśnienie czy cukrzyca, stracisz werwę i animusz, a satysfakcjonujący seks odejdzie w niepamięć. O tym, dlaczego chrapanie i bezdechy podczas snu powinny nas mobilizować do odwiedzenia lekarza, rozmawiamy z prof. dr. n. med. Antonim Krzeskim, kierownikiem Kliniki Otorynolaryngologii Warszawskiego Uniwersytetu Medycznego w Szpitalu Czerniakowskim w Warszawie.
Obturacyjny bezdech podczas snu wciąż jest sprowadzany w Polsce przez wiele osób do "zwykłego" chrapania i lekceważony, zarówno przez pacjentów (bo przecież chrapanie nie może być groźne) jak i, niestety, przez lekarzy. A w USA jak i krajach Europy Zachodniej coraz większy nacisk kładzie się na medycynę snu oraz na rozpoznanie i leczenie obturacyjnych bezdechów podczas snu Dlaczego? Bo właściwe jego rozpoznanie i leczenie pozwala uniknąć rozwoju wielu groźnych chorób układu krążenia, serca, udarów czy cukrzycy, a także, o czym niewiele osób wie, pozwala zmniejszyć liczbę wypadków drogowych. O tym, jak obturacyjny bezdech podczas snu wpływa na nasze życie, mówi prof. dr. n. med. Antoni Krzeski, kierownik Kliniki Otorynolaryngologii Warszawskiego Uniwersytetu Medycznego w Szpitalu Czerniakowskim w Warszawie.
- Panie profesorze, chrapanie, gdy dotyczy mężczyzny, zwykle jest powodem do żartów, w przypadku kobiet co najwyżej powodem do wstydu. Nie jest natomiast dla większości z nas powodem do umówienia się z lekarzem. Tymczasem specjaliści na świecie biją z jego powodu na alarm. Dlaczego?
To bardzo proste. Bo chrapanie bardzo często, choć nie zawsze, jest jednym z objawów obturacyjnych bezdechów podczas snu. Na pewno nim jest, jeśli w sypialni zdominowanej przez głośne chrapanie pojawiają się krótsze lub dłuższe okresy przejmującej ciszy, które wynikają z przerwy w oddychaniu podczas snu u osoby chrapiącej. Obudzony ciszą partner zaczyna nasłuchiwać, czy chrapiący delikwent jeszcze żyje. A wspomniany bezdech podczas snu, wynikający z obturacji dróg oddechowych, prowadzi do rozwoju wielu chorób, groźnych dla życia – w początkowym okresie do nadciśnienia, zaburzeń rytmu serca, przewlekłego zmęczenia, a z czasem do rozwoju cukrzycy, zawału mięśnia sercowego czy udaru mózgu. Poza tym bezdech senny może być jedną z przyczyn wielu wypadków samochodowych, np. zderzeń czołowych, do których dochodzi w środku dnia, przy pięknej pogodzie, na prostej drodze. To właśnie dlatego wprowadzono unijne uregulowania dotyczące leczenia bezdechu u kierowców. Ale to nie wszystkie nieszczęścia, których sprawcą są zaburzenia oddychania podczas snu. Bezdech senny może nam bowiem odebrać radość życia również na wiele innych sposobów, nie zawsze w sensie dosłownym.
- Co pan profesor ma na myśli?
Choćby radość z seksu. Rzadko o tym mówimy, często nie kojarzymy faktów, ale bezdech senny, który jest wywołany obturacją dróg oddechowych, wpływa na dość, wydawałoby się odległe dziedziny życia, takie jak nastrój o poranku czy seks. Wstawanie lewą nogą, kłótliwość, budzenie się dopiero po trzeciej kawie mogą wskazywać na nocne problemy z oddychaniem. Albo proszę sobie wyobrazić długi pocałunek z zatkanym nosem czy poziom libido, gdy od niepamiętnych czasów człowiek nie przespał porządnie całej nocy. Kilka razy dziękowały mi pacjentki, że po zabiegach laryngologicznych, które wykonałem, stały się na powrót kobietami - dla nich oznaczało to możliwość namiętnego całowania się. Zdarzyło się też, że żona pacjenta dopytywała się, co takiego zrobiłem jej mężowi, że stał się jurny, jak w latach młodości.
- Wspomniał pan o niedrożnym nosie. Czy to główna przyczyna zarówno chrapania i bezdechu sennego?
Nieprawidłowości w budowie górnych dróg oddechowych to najczęstsza, ale niejedyna przyczyna obturacyjnych bezdechów podczas snu. Sprzyjają mu też otyłość, palenie papierosów, alkohol, objadanie się przed snem.
- Czy, jeśli chrapię, to mam bezdech?
Niekoniecznie. Ale zgodnie z dzisiejszą wiedzą medyczną na temat bezdechów, najpierw powinno się wykluczyć, czy nie ma pani bezdechu, a dopiero potem leczyć chrapanie, co polega zwykle na operacyjnym usunięciu przeszkody, która jest jego przyczyną. Jeśli nie sprawdzimy na samym początku, czy chrapaniu towarzyszą bezdechy, to może okazać się, że wszyscy będziemy mieli błędne poczucie dobrze wypełnionej misji, bo w sypialni zapadła cisza. A bezdechy nadal, tyle że już po cichu, będą rujnowały pani zdrowie.
- Skoro nie każdy chrapiący ma bezdech i nie każdy z bezdechem chrapie, to co jeszcze powinno budzić niepokój?
Poranne zmęczenie. Jest ono tak charakterystyczne, że nawet przepracowany młody manager powinien się zorientować, że coś jest nie tak. Bo gdy występują obturacyjne bezdechy podczas snu, to zawsze jest niewyspany, nawet na urlopie, nawet gdy odsypia po 10 godzin przez kilka dni. Objawy typowe dla niedrożnego nosa to wysuszone, spierzchnięte rano wargi (na to skarżą się przede wszystkim kobiety), poranna suchość w jamie ustnej, nawracające zapalenia gardła. Natomiast charakterystycznymi objawami towarzyszącymi obturacyjnym bezdechom podczas snu są m.in. nagłe przebudzenia w środku nocy, nocne wstawanie, by po drodze do lub z toalety zwilżyć gardło. O bezdechu warto też pomyśleć, gdy u młodego człowieka, np. trzydziestolatka, rozpoznajemy podwyższone ciśnienie tętnicze krwi. Zwykle zrzucamy winę na niehigieniczny tryb życia, a często tkwi ona właśnie w bezdechu. Częste przerwy w oddychaniu podczas snu obniżają poziom tlenu we krwi i powodują, że cały organizm postawiony zostaje na baczność, bo się dusi - serce zaczyna bić szybciej, następuje wyrzut adrenaliny i takie obciążenia nie mogą nie pozostawić śladu. Niektórzy wysuwają nawet hipotezę, że to za przyczyną obturacyjnych bezdechów podczas snu najwięcej zawałów czy udarów mózgu dokonuje się nad ranem.
Warto pamiętać, że obturacyjny bezdech podczas snu występuje w każdym wieku, u małych dzieci, młodzieży, młodych dorosłych i dorosłych w każdym przedziale wieku.
- Mam te wszystkie objawy - do jakiego lekarza powinnam się zgłosić?
Do lekarza pierwszego kontaktu po skierowanie. I tu zaczyna się problem z odpowiedzią na pytanie: do kogo? W wielu krajach istnieje oddzielny dział - medycyna snu. Są specjalistyczne centra snu, do których kieruje się pacjentów z zaburzeniami snu, również tych podejrzanych o obturacyjne bezdechy. W takich centrach współpracują ze sobą lekarze różnych specjalności. U nas takich ośrodków nie ma, są pracownie zaburzeń snu, w których wykonuje się jedynie badania diagnostyczne. A jest ich zbyt mało i na badanie trzeba czekać miesiącami. Bezdechy senne leczy pulmonolog, ale zwykle chrapiący pacjent trafia do laryngologa. A my, laryngolodzy, często od razu bierzemy się za chirurgiczne rozwiązywanie problemu. Kończą się nocne koncerty, ale jak wcześniej mówiłem, nie musi to oznaczać końca bezdechów. Dlatego regułą powinno stać się badanie chrapiących pacjentów pod kątem występowania bezdechów. Narzędzia mamy. Kiedyś trzeba było się położyć na noc w otoczeniu aparatury w szpitalu, by wykonać polisomnografię, dzisiaj technologia umożliwia przeprowadzenie badania tego typu w domu. Poza tym, przed zabiegiem chirurgicznym wykonujemy badanie endoskopowe górnych dróg oddechowych, a w wątpliwych przypadkach podczas snu farmakologicznego, by określić, na jakim poziomie blokowany jest przepływ powietrza.
- Jak leczony jest pacjent, który przeszedł zabieg laryngologiczny, przestał chrapać, ale pozostał z bezdechem?
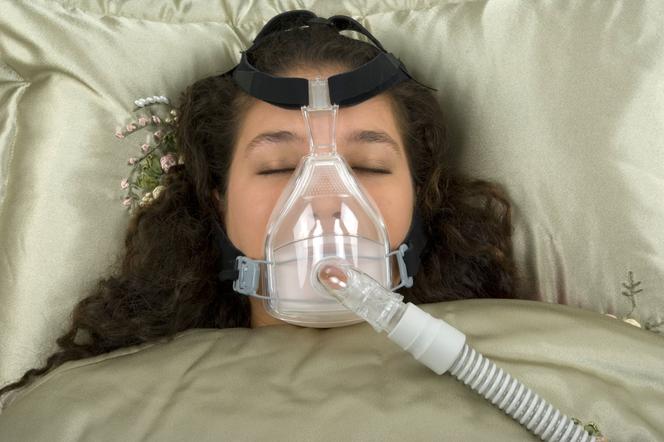
Tutaj złotym standardem jest terapia CPAP, jak dotychczas najskuteczniejsza w leczeniu obturacyjnego bezdechu sennego, refundowana przez NFZ po badaniu polisomnograficznym. CPAP to skrót angielskiej nazwy: continuous positive airway pressure - stałe dodatnie ciśnienie w drogach oddechowych. Mówiąc w uproszczeniu pacjent śpi w specjalnej maseczce, przez którą dostarczany jest powietrze o określonym, podwyższonym ciśnieniu, które ma zapobiegać powstawaniu obturacji. Nie jest to wcale aż tak niewygodne, jakby się mogło wydawać. Wiem, bo sprawdzałem osobiście. Poza tym, w zależności od stopnia ciężkości bezdechów, w leczeniu wykorzystuje się również specjalne aparaty ortodontyczne - u nas niestety nie są one popularne, w innych krajach stosuje się je stosunkowo często, szczególnie w początkowych stadiach choroby. Amerykańska Akademia Medycyny Snu rekomenduje je jako pierwszą metodę z wyboru w łagodnych i umiarkowanych stadiach choroby i okazuje się ona skuteczna w około 70 procentach przypadków.
Polecany artykuł:
Porady eksperta
Polecany artykuł:
Profesor dr hab. med. Antoni Krzeski jest kierownikiem Kliniki Otorynolaryngologii Wydziału Lekarsko-Dentystycznego Uniwersytetu Medycznego w Warszawie, która mieści się w Szpitalu Czerniakowskim.
W 1984 roku obronił pracę doktorską nt. "Odległe wyniki leczenia operacyjnego przewlekłego zapalenia ucha środkowego".
W 1995 roku zakończył przewód habilitacyjny rozprawą "Rola kompleksu ujściowo-przewodowego w patogenezie przewlekłego zapalenia zatok przynosowych".
W 2001 roku uzyskał tytuł profesora.
Rynochirurgii uczył się u prof. G. Rettingera (Niemcy) i prof. E. Huizinga (Holandia) oraz u prof. E.B. Kerna (USA). W 1986 roku uczestniczył w pierwszej w Europie prezentacji prof. H. Stammbergera z zakresu czynnościowej chirurgii endoskopowej zatok przynosowych, która była prezentowana podczas kongresu Europejskiego Towarzystwa Rynologicznego w Atenach (Grecja). Jako pierwszy wprowadził tę metodę chirurgiczną do praktyki klinicznej w Polsce. Aktualnie ma wykonanych ponad 10000 operacji endoskopowych zatok przynosowych i podstawy czaszki. Wychował wielu chirurgów nosa i zatok przynosowych w Polsce.
W 2007 roku był wykładowcą 19th Biennual Comprehensive Course in Rhinology and Rhinoplast RHINOFEST 2007, Mayo Clinic, Rochester (MN, USA).
Jest niewątpliwie liderem z zakresu rynologii w Polsce. Cieszy się również dużym poważaniem za granicą.
Od 2003 roku organizuje każdego roku międzynarodowa konferencję rynologiczną RHINOFORUM, w której uczestniczą jako wykładowcy najwybitniejsze autorytety światowe z zakresu rynologii.
Od 2011 organizuje również co roku międzynarodowe seminaria nt. "Zespół Obturacyjnych Bezdechów Podczas Snu w praktyce laryngologicznej".
Jest autorem 10 podręczników z zakresu rynologii oraz wielu publikacji z tego zakresu.
Pełnił obowiązki delegata na Polskę Europejskiego Towarzystwa Rynologicznego oraz Europejskiej Akademii Chirurgii Plastycznej Twarzy.
W 2008 roku otrzymał tytuł członka honorowego PTOLR-ChGiS.
Obecnie pełni funkcję prezesa Stowarzyszenia "Rynologia Polska" oraz jest redaktorem naczelnym "Magazynu Otorynologicznego".
Kocha uczyć młodzież, której służy na co dzień swoją wiedzą i doświadczeniem.


![Stan przedcukrzycowy dotyczy nawet 5 mln Polaków. Ciebie też? Sprawdź to [TEST]](https://cdn.galleries.smcloud.net/t/galleries/gf-DMFE-XUiN-3Yqp_cukrzyca-pomiar-cukru-320x213.jpg)