Jak reagować na stres, aby się nie zestarzeć?
Rozmowa z prof. dr. hab. n. med. i n. o zdr. Markiem Krzystankiem – kierownikiem Kliniki Rehabilitacji Psychiatrycznej Śląskiego Uniwersytetu Medycznego w Katowicach

Czy to prawda, że można wydłużyć życie dzięki odpowiedniemu radzeniu sobie ze stresem?
Wiemy, że przewlekły stres wyczerpuje organizm, wywołuje choroby psychiczne i fizyczne. Można je długo wymieniać. Są to m.in. choroby z autoagresji: Hashimoto, stwardnienie rozsiane czy łuszczyca, choroby układu krążenia, w tym zawał mięśnia sercowego i udar mózgu, choroby układu pokarmowego: zespół jelita nadwrażliwego, wrzody żołądka i dwunastnicy, a także choroby ginekologiczne, takie jak zespół policystycznych jajników i endometrioza. Stres jest także prowodyrem depresji czy schizofrenii. Od naszej reakcji na stresory w dużej mierze zależy, czy te choroby nas dosięgną, skracając nasze życie.
Ale chyba nie można się nie stresować…
Nie można, według endokrynologa Hansa Selye’a, twórcy medycznej i filozoficznej teorii stresu: „całkowita wolność od stresu to śmierć”. Stres jest nieswoistą (wrodzoną i automatyczną) reakcją organizmu na wszelkie stresory, także te postrzegane jako pozytywne: ślub, narodziny dziecka, wyjazd na wakacje, awans w pracy czy zawody sportowe. Odczuwamy je jako ekscytację, czasami niezbędną mobilizację do działania. Ale hormony działają te same co w przypadku napotkania trudności. Nadnercza wydzielają adrenalinę i kortykosteroidy – hormony stresu, do których zaliczają się kortyzol, kortykosteron i kortyzon. Uwalnianie kortykosteroidów to działanie syntoksyczne, które ma na celu przystosowanie organizmu do stresora. Usunięciem stresora zajmuje się zaś odpowiedź katatoksyczna, która objawia się zaangażowaniem układu odporności w walkę z bodźcem. Tak pojawia się stan zapalny – początek wielu procesów chorobotwórczych. Trzeba jednak wiedzieć, że są dwa rodzaje stresu: eustres i dystres. Ten pierwszy może być budujący, ten drugi przekracza granice naszej wytrzymałości. I to właśnie dystres doprowadza do zaburzeń.
Jak zamienić dystres w eustres?
Nie mamy wpływu na reakcję nieswoistą. Czy chcemy tego czy nie, pod wpływem stresu zwiększy się u nas poziom kortyzolu i w efekcie zmniejszy objętość węzłów chłonnych i grasicy. Pokazały to dobitnie badania eksperymentalne Hansa Seylego. Organizm będzie w ten sposób dążył do zniwelowania siły wpływu stresora i utrzymania homeostazy organizmu. W psychiatrii takim działaniem nieswoistym są np. automatyczne mechanizmy obronne: zaprzeczanie, wyparcie, tłumienie uczuć, prokrastynacja (czyli ciągłe przekładanie na później trudnego zadania), racjonalizacja „złych” czynów jako koniecznych itd. Ale jest i swoiste działanie stresorów. Na poziomie somatycznym może to być uszkodzenie komórek, a w psychiatrii – uświadomienie sobie trudnej sytuacji. Tutaj pomóc może farmakoterapia, psychoterapia, a nawet… probiotyki.
Czy probiotyki mogą pomóc na stres?
Nazywane są psychobiotykami. Termin ten wprowadziła dwójka naukowców „zakręconych” na punkcie mikrobioty: neurolog - prof. John F. Cryan oraz psychiatra i gastrolog – Ted Dinan. Nie są to oczywiście wszystkie probiotyki, jakie mamy na rynku, tylko takie, które w badaniach wykazały korzystne oddziaływanie na zdrowie psychiczne człowieka. W 2011 roku zespół Messaoudiego przeprowadził badanie, w którym wykazał, że kompozycja dwóch szczepów Lactobacillus helveticus Rosell® – 52 oraz Bifidobacterium longum Rosell® – 175 obniża stężenie wolnego kortyzolu w moczu u zdrowych ochotników, którzy doświadczali okazjonalnego stresu. Stało się to już po miesiącu stosowania probiotyku. U tych osób poprawiły się też wyniki w skalach HADS (szpitalna skala lęku i depresji) i HSCL-90 (skala służąca do oceny objawów psychiatrycznych). Osoby te wykazywały również niższy poziom poczucia winy i większe predyspozycje do rozwiązania problemów niż grupa przyjmująca placebo.
W jaki sposób można wytłumaczyć to, że mikrobiota jelitowa może mieć taki wpływ na nasze samopoczucie?
Od dawna jelita nazywane są drugim mózgiem. To dlatego, że dysponują własnym systemem nerwowym ENS (ang. enteric nervous system). Ten system komunikuje się z ośrodkowym układem nerwowym poprzez oś mózgowo-jelitową. Tak nazywane są wszystkie drogi prowadzące z jednego organu do drugiego. A jest to zarówno nerw błędny, jak i wszelkie sygnały wysyłane z różnych układów: neurotransmitery, cytokiny i hormony, w których wytwarzanie „wtrącają się” właśnie bakterie jelitowe. Mało kto wie, że serotonina, melatonina, GABA i acetylocholina to nie są tylko modulatory pracy mózgu, ale także jelit. I jeszcze rzecz o cytokinach – to właśnie zmniejszenie stanu zapalnego badacz Messaoudi uznał za jedną z przyczyn poprawy zdrowia psychicznego dzięki probiotykom. A jak wspominałem, uogólniony stan zapalny jest jedną z automatycznych reakcji organizmu na stres.
Co się stanie, kiedy zignorujemy objawy przewlekłego stresu i nie udamy się np. do psychiatry czy psychoterapeuty?
Jeśli nie zareagujemy na stres, nie zrobimy nic, aby go „poluzować”, będziemy coraz bardziej wyczerpywać zdolności adaptacyjne organizmu do stresu. Przytoczmy tu klasyczny model stresowej reakcji przystosowawczej (Rycina 1), który pozwoli nam zrozumieć, dlaczego stres może wywołać choroby i przyspieszyć nasze starzenie. Mianowicie w reakcji przystosowania wyróżnia się trzy fazy: alarmową, adaptacji i dezadaptacji. Faza alarmowa to moment, w którym pojawia się stresor. Faza adaptacji to umiejętność radzenia sobie z nim. Do fazy dezadaptacji dochodzi zaś wtedy, gdy nasze zasoby się wyczerpią, przychodzi bezradność i choroby „z przystosowania”. Zasadniczo organizm dąży do utrzymania równowagi i taka jest też wstępna reakcja stresowa, jednak przy długim utrzymywaniu się dystresu, a więc tego stresu wyczerpującego, a nie mobilizującego do walki, przechodzimy do fazy dezadaptacyjnej. Dzięki odpowiednim działaniom możemy nie dopuścić do wejścia w tę ostatnią fazę.
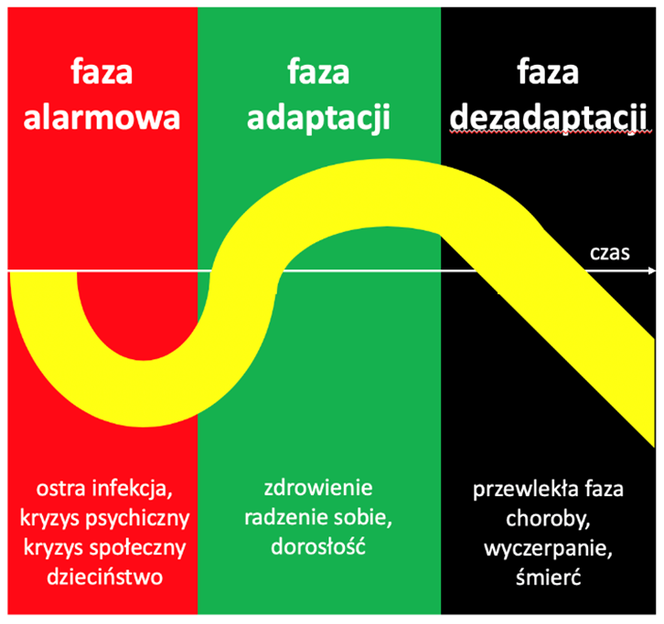
Każdej fazie przypisany jest etap życia człowieka. Faza alarmowa to dzieciństwo, adaptacji – dorosłość, a dezadaptacji przypisana jest śmierć. Skąd takie spojrzenie na życie człowieka?
Okazuje się że oszczędne gospodarowanie siłami adaptacyjnymi organizmu to nie tylko metoda leczenia chorób, ale również cała filozofia anty-agingowa. Wspomniany wcześniej Hans Seyle zauważa, że dzieciństwo to czas, kiedy mamy zmniejszoną odporność na stresory fizyczne i psychiczne, dopiero je poznajemy. W tym ujęciu dorosłość polega na umiejętności radzenia sobie z wyzwaniami, a starość to niejako „poddanie się” stresowi.
Co można zrobić, aby wydłużyć fazę adaptacji?
Należy unikać tych stresorów, które możemy, a radzić sobie lepiej z tymi, których nie potrafimy uniknąć. Co to znaczy radzić sobie lepiej? Według mnie do skutecznych metod pro-eustresowych należą leki antydepresyjne, przewciwlękowe i psychoterapia, które zmniejszają swoiste skutki stresu. W ograniczaniu nieswoistych skutków stresu pomocne są zaś leki przeciwzapalne, szczepienia czy też leki immunosupresyjne. Moim zdaniem dobrze wpisują się w ten model również probiotyki. Poprzez zmniejszenie stanu zapalnego, obniżenie poziomu kortyzolu i zwalczanie infekcji w obrębie przewodu pokarmowego – który ma tak istotny wpływ na prawidłową komunikację w ośrodkowym układzie nerwowym – przyczyniają się do zwiększenia zdolności adaptacyjnych na działanie stresora. Mówi się tu o takim zjawisku jak heterostaza.
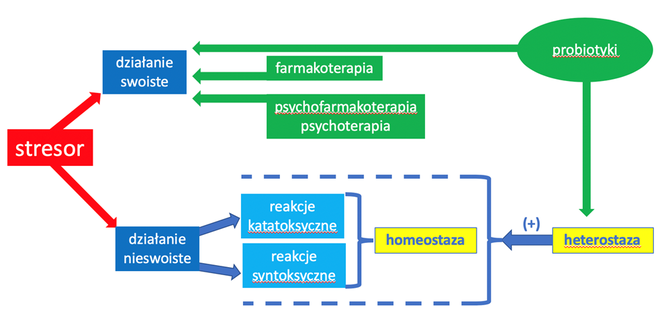
Proszę wyjaśnić, czym jest heterostaza?
To podwyższony stan homeostazy. W tej sytuacji stresor nie będzie miał łatwego zadania, aby wytrącić nas z równowagi. Będzie musiał być o wiele silniejszy niż w przypadku, gdy zastanie w organizmie homeostazę. Stan heterostazy można osiągnąć dzięki różnym czynnikom zewnętrznym: czy to właśnie szczepionkami i probiotykami, czy też wysiłkiem fizycznym, prawidłową dietą, unikaniem używek, właściwym odpoczynkiem. W filozofii anty-agingowej nie uciekniemy od podstaw. Możemy jednak do nich dołączyć kolejne elementy.